| Jewiki unterstützen. Jewiki, die größte Online-Enzyklopädie zum Judentum.
Helfen Sie Jewiki mit einer kleinen oder auch größeren Spende. Einmalig oder regelmäßig, damit die Zukunft von Jewiki gesichert bleibt ... Vielen Dank für Ihr Engagement! (→ Spendenkonten) |
How to read Jewiki in your desired language · Comment lire Jewiki dans votre langue préférée · Cómo leer Jewiki en su idioma preferido · בשפה הרצויה Jewiki כיצד לקרוא · Как читать Jewiki на предпочитаемом вами языке · كيف تقرأ Jewiki باللغة التي تريدها · Como ler o Jewiki na sua língua preferida |
Lipödem
| Klassifikation nach ICD-10 | ||
|---|---|---|
| R60.9 | Ödem, nicht näher bezeichnet | |
| E65 | Lokalisierte Adipositas | |
| ICD-10 online (WHO-Version 2013) | ||
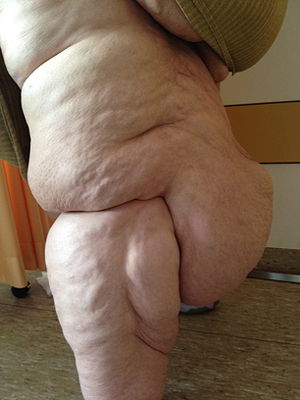
Das Lipödem (von altgriech. „Fettschwellung“, aus λίπος lípos „Fett“ und οἴδημα, oídēma, „Schwellung“; in der Umgangssprache fälschlich auch als „Reithosenfettsucht“, „Reiterhosensyndrom“ oder „Säulenbein“ bezeichnet) ist eine voranschreitende Erkrankung. Sie ist gekennzeichnet durch die atypische, symmetrische Häufung von Fettgewebe seitlich an den Hüften und Oberschenkeln und kann aus der Lipohypertrophie hervorgehen[1]. Weiterhin können die Oberarme und im späteren Verlauf auch die Unterschenkel, Unterarme und der Nacken betroffen sein.
Das Lipödem oder Lipohyperplasia dolorosa wird auch Allen-Hines-Syndrom genannt. Beide Mediziner (Edgar Van Nuys Allen und Edgar Alphonso Hines Jr.) hatten diesem Krankheitsbild erstmals 1940 eine Publikation gewidmet und es als Lipödem benannt.[2]
Die mit der Krankheit einhergehenden Schwellungen aufgrund der Einlagerung von Flüssigkeit aus dem Gefäßsystem (Ödem) können mit Schmerzen und Druckempfindlichkeit sowie der Neigung zu blauen Flecken einhergehen. Es liegt primär keine Schädigung des Lymphsystems vor, im weiteren Verlauf kann dieses jedoch durch die erhöhte Verletzlichkeit und Entzündungsbereitschaft des Fettgewebes geschädigt werden und somit die Ödembereitschaft erhöht werden.
Das Lipödem tritt fast ausschließlich bei Frauen auf, nach der Pubertät, nach einer Schwangerschaft oder im Klimakterium. Hormonelle Veränderungen und Gewichtszunahme werden als Ursachen vermutet, ebenso eine genetische Prädisposition.
Schweregrade
- Typ I: Fettgewebsvermehrung im Bereich von Gesäß und Hüften (Reiterhosenphänomen)
- Typ II: Das Lipödem reicht bis zu den Knien, Fettlappenbildungen im Bereich der Knieinnenseite
- Typ III: Das Lipödem reicht von den Hüften bis zu den Knöcheln
- Typ IV: Arme und Beine sind bis zu den Handgelenken / Knöcheln, also mit Ausnahme der Füße und Hände betroffen
- Typ V: Lipolymphödem mit vermehrter Einlagerung von Lymphe in Hand- und Fußrücken sowie Fingern und Zehen
Stadien der Hautveränderungen
- Stadium 1: feinknotige Hautoberfläche, umgangssprachlich „Orangenhaut“,
- Stadium 2: grobknotige Hautoberfläche mit größeren Dellen, „Matratzenphänomen“[3],
- Stadium 3: große, deformierende Hautlappen und -wülste
Weitere Symptome
- symmetrische, schwammige Schwellungen
- Berührungs- und Druckschmerzhaftigkeit
- Neigung zur Hämatombildung bereits nach geringen Traumen
- Haut ist in fortgeschrittenem Stadium häufig kühl und schlecht durchblutet
- je nach Stadium Orangenhaut, Matratzenhaut oder großflächige Fettlappen
- aufgrund der Fettlappen Störungen im Gangbild, X-Beine
Differentialdiagnostik
Der Sicht- und Tastbefund (Inspektion und Palpation) sowie die individuelle Patientengeschichte dienen dem Arzt als verlässliche Anhaltspunkte bei der Diagnosestellung. Im Gegensatz zum Lymphödem ist das Stemmersche Zeichen stets negativ, d. h., bei einem Lipödem lässt sich eine Hautfalte über den Zehen bzw. Fingern abheben.
Um ein Lipödem sicher diagnostizieren zu können, muss ausgeschlossen werden, dass die genannten Symptome durch diese Krankheiten entstanden sein könnten:
- Lipohypertrophie
- Primäres Lymphödem
Therapie
- Kompressionstherapie durch konsequentes Tragen von Kompressionsstrumpfhosen bis Kompressionsklasse IV kombiniert mit Sport
- Gewichtsnormalisierung, sofern möglich
- Atemphysiotherapie
- funktionelle, lymphologische Rehabilitation
- Manuelle Lymphdrainage[4]
Wenn die obigen Maßnahmen nicht greifen, kann eine operative Therapie mittels Fettabsaugung (Liposuktion) durchgeführt werden. Diese kann allerdings durch Zerstörung der oberflächlichen Lymphgefäße zu einem zusätzlichen Lymphödem führen. Ein durchführender Facharzt für Plastische Chirurgie, Dermatologie oder Chirurgie sollte zusätzlich bzgl. lymphologischer Krankheiten weitergebildet sein.
Weblinks
- Informationen der Deutschen Gefäßliga (Memento vom 23. Mai 2013 im Internet Archive)
- Drei Arbeiten zum Lipödem
- Informationen der Deutschen Gesellschaft für Angiologie (Memento vom 7. Juli 2012 im Internet Archive)
- Lipödemportal - ein Ratgeber für Frauen, Ärzte und Therapeuten
Literatur
- S1-Leitlinie: Lipödem, AWMF-Registernummer 037/012 (online: Volltext), Stand 31. Oktober 2015
- Lipödem. In: Orphanet (Datenbank für seltene Krankheiten).
- Lipedema. In: Online Mendelian Inheritance in Man (englisch)
Einzelnachweise
- ↑ Lipohypertrophie
- ↑ L. E. Wold, E. A. Hines, E. V. Allen: Lipedema of the legs; a syndrome characterized by fat legs and edema. In: Annals of internal medicine. Band 34, Nummer 5, Mai 1951, S. 1243–1250, PMID 14830102.
- ↑ Roche Lexikon Medizin, 5. Auflage 2003, hier online
- ↑ Manuelle Lymphdrainage
| Bitte den Hinweis zu Gesundheitsthemen beachten! |
| Dieser Artikel basiert ursprünglich auf dem Artikel Lipödem aus der freien Enzyklopädie Wikipedia und steht unter der Doppellizenz GNU-Lizenz für freie Dokumentation und Creative Commons CC-BY-SA 3.0 Unported. In der Wikipedia ist eine Liste der ursprünglichen Wikipedia-Autoren verfügbar. |